Kirjoittajat: Hanne Koivula ja Päivi Huotari
Potilaan kotiin vietävää hoitotyötä on kehitetty ja laajennettu viimeisten vuosien aikana paljon. Kotisairaalahoidon avulla on mahdollista vähentää potilaan sairaalahoitoa, ja myös lasten ja nuorten kohdalla on tärkeää kehittää vaihtoehto osastohoidolle. Lasten kotisairaalatoiminta tarjoaa turvallisen ja perhekeskeisen vaihtoehdon osastohoidolle. Tässä artikkelissa esiteltävän kehittämishankkeen tavoitteena oli luoda lasten kotisairaalan toimintamalli Päijät-Hämeen hyvinvointiyhtymään. Kehittämishankkeen tuloksena syntyneen Päijät-Hämeen hyvinvointiyhtymän lasten kotisairaalan toimintamalli otettiin käyttöön vuonna 2017.
Johdanto
Palvelurakenteen muuttaminen laitoshoidosta avohoitoon kohdentuu erityisesti vanhustenhuoltoon, mutta myös lasten kohdalla on tärkeä mahdollistaa sairaan lapsen hoitaminen kotona. Lasten ja nuorten oikeuksissa sairaalassa määritellään, että lapsi tai nuori tulisi ottaa osastohoitoon vain siinä tapauksessa, että hoitoa ei voida toteuttaa kotona tai polikliinisesti yhtä hyvin kuin osastolla (Suomen NOBAB ry 2006). Lasten kotisairaalatoiminta on havaittu kustannustehokkaaksi ja perheiden näkökulmasta onnistuneeksi toimintamuodoksi. Kotisairaalatoiminnalla voidaan vähentää osastohoidon tarvetta (Usvasalo 2015, 7; Lähdeaho ym. 2011, 1925) ja siirtää poliklinikkakäyntejä kotona tapahtuviksi (Usvasalo 2015, 7). Kotiin tarjottavilla palveluilla voidaan lyhentää lasten vuodeosastolla oloaikaa, torjua sairaalainfektioita sekä säästää kustannuksissa (Lähdeaho ym. 2011, 1926).
Päijät-Hämeen hyvinvointiyhtymän Terveys- ja sairaanhoitopalveluiden toimialan yksi tulosalue on Päijät-Hämeen keskussairaala, jossa lastentaudeilla hoidetaan laaja-alaisesti kaikkia lastentautien erikoisaloja syntymästä 16-vuoden ikään asti (Lastentautien osastot 2016; Lastentautien poliklinikka ja päiväosasto 2017). Päijät-Hämeen hyvinvointiyhtymässä ei ole ollut aiemmin lasten kotisairaalapalveluita. Tässä artikkelissa esiteltävän kehittämishankkeen tavoitteena oli luoda lasten kotisairaalatoiminnan toimintamalli Päijät-Hämeen hyvinvointiyhtymään. Hankkeen tavoitteena oli kuvata, mitä asioita tulee huomioida kotisairaalatoimintaa aloitettaessa ja mitä erikoissairaanhoidon palveluita voidaan tarjota kotona annettaviksi.
Hoitotyö lasten kotisairaalassa
Kotisairaalahoito on tilapäistä ja määräaikaista potilaan asuinpaikassa tapahtuvaa terveyden ja sairaanhoidon palvelua, tehostettua kotisairaanhoitoa eli sairaalatasoista hoitoa. Kotisairaalahoidon voi toteuttaa perusterveydenhuolto, erikoissairaanhoito tai nämä yhdessä. (Terveydenhuoltolaki 1326/2010, 25§.) Kotisairaalatoiminta on vaihtoehto vuodeosastohoidolle (Saarelma 2005, 203). Suomen ensimmäinen virallinen lasten kotisairaala on toiminut Tampereella vuodesta 2001 (Lähdeaho ym. 2011, 1923). Kotisairaalahoidon kustannukset ovat osoittautuneet sairaalassa annetun hoidon kanssa alhaisemmiksi tai samoiksi (Hansson ym. 2013, 871; Lähdeaho ym. 2011, 1926; McEvilly & Kirk 2005, 345). Poukan (2018, 36) mukaan kustannustehokkuuden arviointi on kuitenkin haastavaa kansainvälisesti eritavoin järjestetyn toiminnan vertailtavuuden sekä niukkojen tutkimuksien vuoksi. Gayn ym. (2016, 5, 6) mukaan kotisairaalan tuella kotiutetut lapset, joilla on vakava krooninen sairaus, tarvitsivat vähemmän sairaalapalveluita kotiutumisen jälkeen kuin ilman kotisairaalan tukea kotiutuneet lapset.
Lasten kotisairaalan keskeisiä arvoja ovat vapaaehtoisuus, yksilöllisyys, perhe- ja potilaslähtöisyys, turvallisuus, nopea hoidon saanti, hoidon korkeatasoisuus, luottamus, avoimuus, keskinäinen kunnioitus sekä hoidon jatkuvuuden turvaaminen (Lähdeaho ym. 2011, 1923; Palomäki 2014, 21). Lasten kotisairaalassa on tärkeä muistaa, että lapsi on erilainen asiakas terveydenhuollossa kuin aikuinen. Perheen kohtaamisen ja hoitamisen lähtökohta on tasavertaisuus vanhempien ja hoitajan välillä. Vanhemmat tuovat hoitosuhteeseen lapsen tavat ja tottumukset, jotta hoitoa voidaan toteuttaa yksilöllisesti. (Åstedt-Kurki ym. 2008, 145.) Vanhempien osallistuminen ja mukanaolo ovat tärkeitä lapsen turvallisuuden tunteen kannalta heidän huolehtiessa mahdollisuuksien mukaan lapsen päivittäisistä toiminnoista. Vanhemmat myös tulkitsevat lapsensa tunteita ja käyttäytymistä hoitajille. (Lehto 2008, 91.)
Kotisairaalassa työntekijä on vieraana potilaan kodissa, ja samaan aikaan hoitajan on ammattilaisen roolissa tehtävä päätöksiä potilaan hoitoon liittyen (Stolt ym. 2012, 31). Hoitajan luoma luottamuksellinen suhde lapseen ja perheeseen, asiallisen tiedon antaminen, myötätunnon osoittaminen, käytännöllinen auttaminen sekä ajan antaminen rauhoittavat lasta sekä perhettä (Storvik-Sydänmaa ym. 2012, 99). Hoitajan tulee kotikäynneillä huomioida perheen kokema epävarmuus lapsen hoitoa kohtaan, vahvistaa perheen luottamusta hoidon turvallisuuteen sekä arjessa selviytymiseen. Perheen kokemaa turvallisuuden tunnetta lisää lapsen voinnin ja hoidon jatkuva arviointi, hoitajan tekemät kotikäynnit, mahdollisuus olla yhteydessä hoitajaan milloin tahansa sekä mahdollisuus siirtää lapsi tarvittaessa sairaalahoitoon (Heino-Tolonen 2017, 53, 88, 90). Vanhempien kokemusten mukaan kotisairaala onkin miellyttävä vaihtoehto sairaalahoidolle (Heino-Tolonen 2017, 88) ja he kokevat lapsen toipuvan nopeammin saadessaan olla yhdessä perheenjäsenten kanssa tutussa ympäristössä (Sartain ym. 2002, 374). Myös hoitajat ovat tyytyväisiä voidessaan toteuttaa lasten sairaanhoidon kotona (Samuelson ym. 2015, 2454), mutta toisaalta hoitajat kokevat potilaiden kotona hoitamisen vaativaksi (Dybwik ym. 2011, 4-5).
Lasten ja perheiden kanssa työskentely edellyttää hoitajalta ammattitaitoa, jossa on keskeistä tuntea ja huomioida lapsen kasvun ja kehityksen vaiheet sekä hallita lasten hoitotyön keinoja (Tuomi 2008, 122). Kotona työskennellessä hoitajalta vaaditaan vahva ammatillinen kokemus ja pätevyys sekä kyky tehdä itsenäisiä päätöksiä. Myös itsensä ja työn kehittämisen taidot, mukautuvaisuus, joustavuus, valmius kohdata nopeasti eteen tulevia tilanteita, vuorovaikutus- ja viestintätaidot sekä työturvallisuuden hallinta ovat keskeistä osaamista kotisairaalassa. (Lähdeaho ym. 2011, 1924; Lahti 2006, 66.) Lisäksi lapsen kodissa työskenneltäessä hoitajan tulee kiinnittää huomiota omaan käytökseensä ja tiedostaa olevansa vieraana perheen kotona (Heino-Tolonen 2017, 90; Dybwik ym. 2011, 5).
Kehittämishankkeen toteutus
Kehittämishanke toteutettiin ylemmän ammattikorkeakoulutuksen opinnäytetyönä (Koivula 2019) talven ja syksyn 2017 aikana, ja se päättyi lasten kotisairaalan aloittaessa toimintansa syksyllä 2017. Kehittämishanketta varten perustettiin kaksi työryhmää. Ideointiryhmä selvitti kotisairaalan käynnistämisessä huomioitavia asioita kolmessa tapaamisessa. Ideointiryhmän jäseninä olivat neljä lastentautien eri yksiköissä työskentelevää sairaanhoitajaa sekä kehittämishankkeen koordinaattori. Varsinainen kehittämistyöryhmä vastasi lasten kotisairaalan perustamisesta. Kehittämistyöryhmään kuuluivat lastentautien ylilääkäri, ylihoitaja, kolme osastonhoitajaa sekä kehittämishankkeen koordinaattori. Kotisairaalan toimintamallia suunniteltiin aluksi ideointiryhmän tapaamisissa, jossa listattiin kotisairaalatoiminnassa huomioitavia asioita. Ideointiryhmän listaamat asiat ja kysymykset vietiin eteenpäin kehittämistyöryhmälle, joka suunnitteli ja teki päätökset lasten kotisairaalatoimintaan liittyvistä asioista. Asiat kirjattiin sekä ideointiryhmän että kehittämistyöryhmän kokousmuistioihin.
Kehittämishankkeessa hyödynnettiin useampaa menetelmää, jotta kotisairaalatoiminnasta saataisiin mahdollisimman laaja näkemys kotisairaalan toimintamallin kehittämisen tueksi. Kehittämishanke käynnistettiin keräämällä kirjallisista lähteistä tietoa lasten kotisairaalatoiminnasta. Tiedot taulukoitiin erilaisten toimintamallien vertailun helpottamiseksi. Taulukkoon koottiin tiedot sairaanhoitopiirin koosta, kotisairaalan perustamisajasta, henkilökunnan määrästä, työvuoroista, toiminnan järjestämisestä loma-aikoina, käyntien määrästä, potilasryhmistä, hoidon saatavuudesta, kotisairaalan toiminta-alueesta, käytössä olevista lomakkeista ja ohjeista sekä tulevaisuuden haasteista. Ideointiryhmän toisessa tapaamisessa tarkasteltiin eri kotisairaaloista koottua tietoa sekä verrattiin erilaisia käytössä olevia toimintamalleja. Keskustelussa pohdittiin käytäntöjä, jotka omaa toimintamallia ajatellen vaikuttivat parhailta sekä sovellettavissa olevilta.
Ideointiryhmä valmisteli alustavien tietojen kartoituksen jälkeen kysymyksiä lasten kotisairaalan benchmarking -vierailua varten. Benchmarking -kysymyksien laadinnassa käytettiin apuna 8×8 -osallistavaa menetelmää (Lavonen ym. 2017). Menetelmä ohjasi tarkastelemaan otsikkoa ”Päijät-Hämeen hyvinvointiyhtymän lasten kotisairaala” useasta näkökulmasta. Ideointiryhmä valitsi alaotsikoiksi asiakkaat, henkilökunta, tiedonkulku ja informaatio, välineet, henkilökunnan osaaminen ja ylläpitäminen, työnohjaus, turvallisuus sekä kustannukset. Alaotsikoiden valinnan jälkeen pohdittiin kotisairaalatoiminnasta nousseita kysymyksiä sekä sijoitettiin ne sopivan alaotsikon alle. 8×8 -analyysin jälkeen laadittiin benchmarking -kysymykset, joiden avulla lasten kotisairaalatoimintaa voitiin kartoittaa toisista sairaanhoitopiireistä. Kolmannessa ideointiryhmän kokouksessa tarkasteltiin kuvitellun lapsipotilaan palveluprosessia lasten kotisairaalassa service blueprintin (Tuulaniemi 2011) avulla myös asiakkaan näkökulmasta. Benchmarking -kysymykset laadittiin valmiiksi palveluprosessin eri vaiheiden pohdinnan jälkeen.
Benchmarking -kysymyksiä käytettiin kolmen lasten kotisairaalan puhelinhaastatteluissa ja tarvittaessa keskustelun aikana tehtiin tarkentavia kysymyksiä kyseisen lasten kotisairaalan toiminnasta. Keskustelut kirjattiin lauseiksi ja koottiin eri sairaanhoitopiirien vastaukset väreittäin benchmarking -kysymysten alle. Saadut ja kootut vastaukset esiteltiin kehittämistyöryhmälle, joka aloitti Päijät-Hämeen hyvinvointiyhtymän lasten kotisairaalan toimintamallin laatimisen saatuja tietoja soveltaen. Kehittämistyöryhmä oli saanut riittävästi tietoa oman toimintamallin laatimiseksi ja päätyi luopumaan varsinaisesta benchmarking -vierailukäynnistä. Kehittämistyöryhmässä kirjattujen päätösten perusteella laadittiin Päijät-Hämeen hyvinvointiyhtymän lasten kotisairaalan toimintamalli.
Lasten kotisairaalan toimintamalli
Palveluiden kehittämistä ja lasten kotisairaalatoiminnan aloitusta varten luotiin kotisairaalan toimintamalli. Päijät-Hämeen hyvinvointiyhtymän lasten kotisairaalan toimintamalli (Kuvio 1.) on laadittu kolmesta näkökulmasta: potilaat ja perheet, henkilökunta sekä lasten kotisairaalahoidon toiminta ja toteutus. Kaikki näkökulmat liittyvät toisiinsa ja osa huomioitavista asioista voi kuulua useampaan osioon.
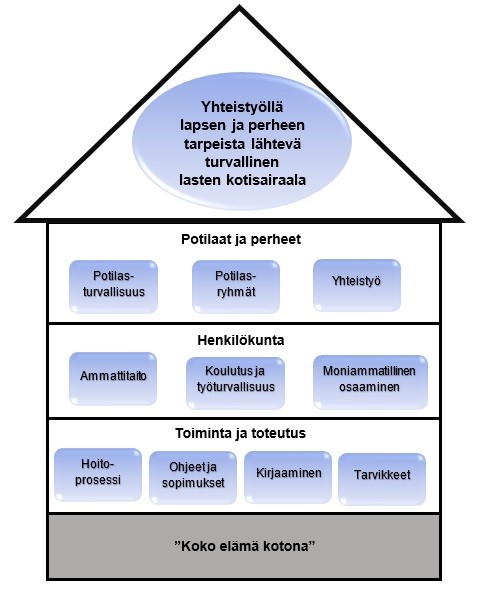
KUVIO 1. Päijät-Hämeen hyvinvointiyhtymän lasten kotisairaalan toimintamalli
Toimintamallin ensimmäinen osio käsittelee potilaita ja perheitä, joita kotisairaalassa voidaan hoitaa. Kotisairaalahoitoon soveltuvia potilasryhmiä mietittäessä huomioitiin potilasturvallisuuteen liittyvät asiat: lapsen sairaus on diagnosoitu ja voinnin tulee olla vakaa. Lasten kotisairaala tarjoaa erikoissairaanhoitoa, joka toteutetaan lapsen kotona. Toiminta on lääkärijohtoista ja erikoissairaanhoidossa lapsen tutkinut lääkäri voi yksilöllisen harkinnan mukaan ehdottaa lasta hoidettavaksi lasten kotisairaalassa. Lääkärin arvion lisäksi kotisairaalan hoitaja tekee arvion jokaisen potilaan kohdalla kotisairaalan mahdollisuudesta ottaa potilas hoitoon. Lasten kotisairaalassa hoidetaan lapsia vastasyntyneestä 16-vuotiaaksi asti. Päijät-Hämeen hyvinvointiyhtymän lasten kotisairaalassa voidaan hoitaa lapsipotilaita, jotka
- saavat suonensisäistä, lihakseen tai ihon alle annosteltavaa lääkitystä enintään kolmesti päivässä,
- tarvitsevat laboratoriokokeiden ottoa esimerkiksi hematologisen sairauden, siniva-lohoidon tai muun seurannan vuoksi,
- tarvitsevat voinnin, painon, kasvun tai kehityksen seurantaa,
- tarvitsevat pienten toimenpiteiden tekemistä (nenämahaletkun vaihto; gastrostoomanapin, keskuslaskimokatetrin tai haavojen hoito),
- tarvitsevat ohjausta ja tukea esimerkiksi keskosuuteen, syömiseen tai varhaiseen vuorovaikutukseen tai
- ovat saattohoidossa.
Kotisairaalassa ei annetta verituotteita eikä sytostaatteja.
Potilaan luona käydään enintään kolme kertaa vuorokaudessa. Vanhempi tai muu aikuinen vastaa lapsen päivittäisestä hoidosta sekä huolenpidosta kotisairaalahoidon ajan. Kotona tulee olla vanhempi tai muu aikuinen lapsen seurana koko hoitojakson ajan. Lapsi voidaan tarvittaessa siirtää osastohoitoon mihin vuorokauden aikaan tahansa, mikäli lapsen vointi huononee tai vanhemmat kokevat, etteivät pärjää kotona lapsen kanssa. Hoitajan kotikäynnit ovat perheelle maksuttomia.
Lapset voivat siirtyä kotisairaalan potilaiksi lasten- tai synnyttäneiden osastolta sekä lastenpoliklinikalta. Kotiuttava osasto tai poliklinikka toimii lapsen vastuuosastona, jonka henkilökunnan sekä lapsen vanhempien kanssa yhteistyössä kirjataan kotisairaalan hoitosuunnitelma. Lasten kotisairaalatoiminnan vakiinnuttua voidaan harkita potilaiden siirtymistä myös suoraan päivystyspoliklinikalta kotisairaalaan. Jos hoitoa tarvitaan kotisairaalan aukioloaikojen ulkopuolella, lapsi tulee lastenosastolle hoitoa varten, esimerkiksi antibioottia varten. Mikäli lapsi tarvitsee lääkärin tarkastusta, tulee perhe pääsääntöisesti sairaalalle. Lääkärin kotikäynti on poikkeustilanteissa mahdollinen.
Lasten kotisairaalan toimintamallin yksi osa-alueista on henkilökuntaan liittyvät asiat. Lasten kotisairaala on osa lastenosaston 12 toimintaa ja osastonhoitaja on myös kotisairaalan esimies. Kotisairaalassa on tarve kolmelle sairaanhoitajalle sekä heidän loma-aikojensa sijaisille. Kotisairaalassa hoidettavien potilaiden lääkäri määräytyy lapsen sairauden erikoisalan mukaisesti ja nimetään hoitosopimuksen kirjoittamisvaiheessa. Kotisairaalan vastuulääkärinä toimii lastentautien ylilääkäri.
Hoitajilta edellytetään sairaanhoitajan pätevyys, vähintään kolmen vuoden kokemus lastensairaanhoidosta, ajokortti, kiinnostusta kotona tapahtuvaan hoitotyöhön sekä joustavuutta. Kotisairaalatoimintaa aloitettaessa kotikäyntejä tehdään parityöskentelynä, ja jatkossa hoitajat työskentelevät työvuoroissa yksin. Kotisairaalassa työskennellään arkisin aamu- ja iltavuorossa, viikonloppuisin ja pyhäpäivinä tehdään pidennetty aamuvuoro. Yöaikaan perheet ohjataan soittamaan tarvittaessa lapsen vastuuosastolle. Lastentautien moniammatillinen osaaminen on myös kotisairaalan potilaiden ja hoitajien käytettävissä (sosiaalityöntekijä, psykologi, ravitsemusterapeutti, osastofarmaseutti).
Lasten kotisairaalahoidon toteutuksessa käsitellään potilaaksi ottamista, hoitoprosessia, kirjaamista, turvallisuutta, kotona toimimista sekä tarvittavaa välineistöä ja ohjeistusta. Lasten kotisairaalan prosessin osia ovat potilaaksi ottaminen sekä hoitoprosessi. Kotisairaalan potilaaksi ottamisen prosessi alkaa, kun lasta hoitava lääkäri toteaa lapsen sairauden sopivan kotisairaalassa hoidettavaksi. Perheen ollessa halukas siirtymään kotisairaalan hoitoon, kotisairaalan hoitaja laatii hoitosopimuksen heidän kanssaan, kertoo tarkemmin kotisairaalan toiminnasta sekä sopii ajan, jolloin kotikäynti tehdään. Mikäli hoidon aikana tulee ongelmia, hoitosopimus voidaan purkaa ja lapsi siirtyy takaisin osastohoitoon.
Lapsen kotisairaalakäyntien määrä on riippuvainen potilaan hoidon tarpeesta, joka arvioidaan jokaisen kotikäynnin jälkeen erikseen. Lääkäri tekee hoitopäätökset lapsen hoitoon liittyen perustuen hoitajan raportointiin sekä esimerkiksi laboratoriokokeisiin. Lasten kotisairaalassa yhteistyö lapsen, perheen, hoitajan sekä lääkärin välillä on tärkeää, jotta lapsen ja perheen asiat välittyvät myös lääkärin tietoon.
Ennen kotisairaalatoiminnan aloitusta laaditaan henkilökunnalle sekä perheille kirjallisia ohjeita (kotisairaalan esite, hoitosopimus, ohje henkilökunnalle kotisairaalan potilaaksi ottamisesta, kotisairaalan esittely henkilökunnalle, ohje kuntalaskutuksesta ja toimenpidekoodeista). Osastofarmaseutin sekä lääkärin kanssa keskustellaan kotona annettavista lääkityksistä sekä laaditaan tarvittaessa erilliset ohjeet kotona annettaviin lääkityksiin. Lääkkeet laimennetaan sairaalassa valmiiksi ja kaksoistarkastetaan toisen hoitajan kanssa.
Jokaisesta potilaskäynnistä kirjataan potilastiedot potilastietojärjestelmään sairaalalla. Kotona on mukana lapsen tarvittavat tiedot sekä hoitosopimus. Toiminnan aloituksen myötä voidaan harkita hankittavaksi välineistöä potilaan kotona tapahtuvaa kirjaamista varten. Kotisairaalalle hankitaan leasingauto sekä pysäköintipaikka sairaalan pysäköintitalosta. Kotisairaalatoimintaa varten hankitaan tarvittava hoitovälineistö.
Kehittämishankkeen tulosten pohdinta
Kehittämishankkeessa laadittiin toimintamalli Päijät-Hämeen hyvinvointiyhtymän lasten kotisairaalatoiminnalle. Ennen kotisairaalahoitoon siirtymistä lapsen voinnin tulee olla vakaa ja diagnoosin selvä, jotta hoito on turvallista antaa kotona. Lähdeaho ym. (2011) toteavatkin, että kotihoitoon soveltuvat potilaat, joiden taudin ennustettavuus on selvillä. Perheellä on aina mahdollisuus olla yhteydessä sairaalaan kotisairaalan aukioloaikojen ulkopuolella.
Sairaalahoidon järjestäminen alaikäisen lapsen kodissa edellyttää vanhempien tai muun aikuisen läsnäoloa ja osallistumista hoitoon. Kotisairaalan henkilökunnan ja vanhempien välinen yhteistyö sekä avoimuus ovat välttämätöntä, jotta lapsen hoito on turvallista sekä sujuvaa kotona. Lehto (2008) korostaakin vanhempien roolia tulkita hoitajille lapsen tunteita ja käyttäytymistä. Heino-Tolonen (2010) painottaa myös yhteistyön merkitystä: perheen turvallisuuden tunne lisääntyy ja epävarmuus kotihoitoa kohtaan vähenee yhteistyön myötä vahvistaen perheen arjessa selviytymistä.
Kotisairaalaan päädyttiin valitsemaan vakituiset hoitajat hoidon jatkuvuuden ja kotisairaalan toiminnan sujuvuuden turvaamiseksi. Kotisairaalan sairaanhoitajien valinnassa kehittämistyöryhmä painotti kokemusta lastensairaanhoidosta, kiinnostusta kotona tapahtuvaan hoitotyöhön ja joustavuutta. Kotisairaalan kotikäynnit tehdään yksin, joten on tärkeää, että hoitaja voi luottaa omaan ammattitaitoonsa ja tietää, milloin tarvitsee konsultoida lääkäriä tai lähettää lapsi takaisin sairaalaan Myös Lähdeaho ym. (2011) ja Lahti (2006) toteavat, että laaja-alainen ja kokonaisvaltainen työ edellyttää hoitajalta monialaista osaamista, kykyä tehdä itsenäisiä päätöksiä, mukautuvuutta, joustavuutta, valmiutta toimia muuttuvissa tilanteissa sekä vuorovaikutus- ja viestintätaitoja.
Yhtenäisten toimintatapojen luomiseksi sekä turvallisuuden parantamiseksi päädyttiin laatimaan lasten kotisairaalatoiminnasta ohjeita henkilökunnalle ja potilaille. Myös Terveydenhuoltolaki (1326/2010, 8§) edellyttää toiminnan pohjautuvan tutkittuun tietoon sekä yhtenäisiin hoito- ja toimintatapoihin. Yhteisten toimintatapojen avulla voidaan nähdä laajemmin koko potilaan hoitoprosessi ja poistaa päällekkäistä työtä (Tanttu 2007).
Lapsen hoidon siirtyessä kotisairaalaan on tärkeää, että jatkohoitosuunnitelma on laadittu sekä siitä on informoitu kaikkia osapuolia. Myös Tanttu (2007) näkee hoidon jatkuvuuden olevan tärkeää hoidon siirtyessä toiseen yksikköön: potilasta koskevat tiedot sekä jatkohoitosuunnitelma tulee olla häntä hoitavien henkilöiden tiedossa. Kotisairaalassa, kuten hoitotyössä muutenkin, on tärkeää kirjata tarkasti ja kuvailevasti potilaan vointia sekä tehdyt toimenpiteet, jotta kaikki hoitoon osallistuvat tietävät potilaan tilanteen mahdollisimman tarkasti. Kirjaaminen potilastietojärjestelmään päädyttiin tekemään aluksi sairaalalla kotikäynnillä tehtyjen muistiinpanojen avulla. Jatkossa voidaan harkita hankittavaksi mobiilikirjaamiseen soveltuvaa välineistöä. Hirvonen (2010, 65) tuokin esiin, että potilaan kotona tapahtuva reaaliaikainen sähköinen kirjaaminen lisää potilasturvallisuutta sekä hoitotyön näkyvyyttä.
Kotiin vietävien palveluiden kehittäminen on ajankohtainen aihe sosiaali- ja terveysalan muutoksessa ja uudistuksessa. Kotona annetuista sairaanhoidon palveluista hyötyvät niin lapset, perheet kuin palveluntuottajakin osastopäivien vähentyessä. Sairaanhoidon palveluiden vieminen lapsen luokse antaa hänelle mahdollisuuden olla myös sairaana itselleen tutussa ympäristössä oman perheen kanssa. Kehittämishankkeen aikana koottujen tietojen perusteella lasten kotisairaalatoiminta käynnistyi Päijät-Hämeen hyvinvointiyhtymässä syksyllä 2017. Kotisairaalaan valittiin hoitohenkilöstö, minkä jälkeen laadittiin toimintaohjeet asiakkaille ja henkilöstölle, sovittiin yhteiset hoitolinjat sekä hankittiin tarvittavat työvälineet.
Kotisairaalassa syöpää sairastavien lasten hoitokäyntejä on ollut odotetusti, koska lapsisyöpäpotilaat olivat kotisairaalan perustamisen lähtökohta. Kotisairaalatoiminnalla on ollut myös oletettua myönteisempi vaikutus vastasyntyneiden kotiuttamisessa, jossa on pystytty auttamaan perheitä ennakoitua enemmän. Kotona tehtävät hoitotoimenpiteet ovat vähentäneet näin ollen etenkin syöpää sairastavien lasten sekä vastasyntyneiden käyntejä tai oloa sairaalassa. Nykyisin kotisairaalalla on mahdollisuus toteuttaa sytostaattihoitoa, ja tulevaisuudessa on pohdittu myös verituotteiden antoa kotona. Näiden hoitojen ansiosta syöpää sairastavien lapsien mahdollisuus olla kotihoidossa lisääntyy edelleen ja heidän infektioriskinsä pienenee.
Lasten kotisairaalan toiminta on alusta lähtien pyritty pitämään mahdollisuuksien mukaan joustavana ja lapsen sekä perheen tarpeita palvelevana. Perheet ovat tietoisia toiminnasta ja osaavat kysyä mahdollisuutta siirtyä kotisairaalan potilaaksi. Perheiltä on saatu hyvää palautetta ja he ovat olleet tyytyväisiä mahdollisuuteen saada lapselle hoitoa omassa kodissa. Kotisairaalan aukioloaikoina on pystytty ottamaan vastaan kaikki tarjotut uudet potilaat. Haastetta toimintaan ovat tuoneet hoitohenkilöstön poissaolot, jolloin kotisairaala on ollut ajoittain suljettuna. Kotisairaalassa työskentely on koettu osastotyötä vapaampana, mutta itsenäisempänä ja vastuullisempana. Hoitajat kokevat kotisairaalassa työskentelyn merkityksellisenä työnä voidessaan tarjota mahdollisuuden hoitaa sairaalahoitoa tarvitsevaa lasta kotona.
Lähteet
Dybwik, K., Nielsen, E. W., & Brinchmann, B. S. 2011. Home mechanical ventilation and specialised health care in the community: Between a rock and a hard place. BMC health services research. 11(1), 1-8.
Gay, J. C., Thurm, C. W., Hall, M., Fassino, M. J., Fowler, L., Palusci, J. V. & Berry, J. G. 2016. Home health nursing care and hospital use for medically complex children. Pediatrics. 138 (5), 1-8.
Hansson, H., Kjærgaard, H., Johansen, C., Hallström, I., Christensen, J., Madsen, M. & Schmiegelow, K. 2013. Hospital-based home care for children with cancer: feasibility and psychosocial impact on children and their families. Pediatric blood cancer. 60 (5), 865-872.
Heino-Tolonen, T. 2017. Turvattomuuden kokemisesta kohti arjen helpottumista. Substantiivinen teoria perheen arjen selviytymistä edistävästä perheen ja sairaanhoitajan yhteistyöstä hoidettaessa äkillisesti sairaalahoitoa vaativaa lasta lasten kotisairaalassa. Väitöskirja. Tampereen yliopisto, Yhteiskuntatieteiden tiedekunta. Tampere.
Hirvonen, M. 2010. Kotisairaalatasoisen hoidon ja jatkohoidon kehittäminen. YAMK-opinnäytetyö. Pohjois-Karjalan ammattikorkeakoulu, Sosiaali- ja terveydenhuollon kehittämisen ja johtamisen koulutusohjelma. Joensuu.
Koivula, H.2019. Kehittämässä lasten kotisairaalaa: Uusi toimintamalli Päijät-Hämeen hyvinvointiyhtymän lasten erikoissairaanhoitoon. Ylempi AMK -opinnäytetyö. Lahden ammattikorkeakoulu. Lahti.
Lahti, A. 2006. Sairaanhoitajan ammattipätevyys kotihoidossa. Pro gradu -tutkielma. Kuopion yliopisto, Yhteiskuntatieteellinen tiedekunta. Kuopio.
Lastentautien poliklinikka ja päiväosasto. 2017. Päijät-Hämeen hyvinvointiyhtymä [viitattu 4.1.2017]. Saatavissa: https://www.phhyky.fi/fi/terveyspalvelut/keskussairaala/poliklinikat/lastentautien-poliklinikka/
Lastentautien osastot. 2016. Päijät-Hämeen hyvinvointiyhtymä. [viitattu 4.1.2018]. Saatavissa: https://www.phhyky.fi/fi/terveyspalvelut/keskussairaala/vuodeosastot/lastentaudit/
Lavonen, J., Meisalo, V. & et al. 2017b. Luovan ongelmanratkaisun työtavat. Matemaattisten aineiden opetuksen tutkimus- ja kehittämiskeskus. [viitattu 10.9.2017]. Saatavissa: http://www.edu.helsinki.fi/malu/kirjasto/lor/main.htm#menet_8x8
Lehto, P. 2008. Jaettu mukanaolo. Substantiivinen teoria vanhempien osallistumisesta lapsensa hoitamiseen sairaalassa. Väitöskirja. Tampereen yliopisto, Lääketieteellinen tiedekunta. Tampere.
Lähdeaho, M-L., Heino-Tolonen, T.& Kuusela, A-L. 2011. Lasten kotisairaala. Laadukasta ja kannattavaa hoitoa lapsille. Suomen Lääkärilehti. 66(23), 1923-1926.
McEvilly, A. & Kirk, J. 2005. Twenty years of a multidisciplinary paediatric diabetes home care unit. Archieves of Disease in Childhood. 90(4), 342-345.
Palomäki, T. 2014. Hoitotyön arvot lasten kotisairaalassa. YAMK -opinnäytetyö. Laurea ammattikorkeakoulu. Hyvinkää.
Poukka, P. 2018. Kotisairaala -kustannustehokasta hoitoa? Teoksessa: Pöyhiä, R., Güldogan, E. & Vanhanen, A. (toim.). Kotisairaala. Helsinki: Duodecim, 36-38.
Saarelma, K. 2005. Palliatiivinen hoito kotisairaalassa. Duodecim. 121(2), 205 -211.
Samuelson, S., Willén, C. & Bratt, E-L. 2015. New kid on the block? Community nurses’ experiences of caring for sick children at home. Journal of Clinical Nursing. 24(17-18), 2448-2457.
Sartain, S., Maxwell, M., Todd, P., Jones, K., Bagust, A. Haycox, A. & Bundred, P. 2002. Randomised controlled trial comparing an acute paediatric hospital at home scheme with conventional hospital care. Archives of disease in Childhood. 87(5), 371–375.
Stolt, M., Koskenniemi, J., Suhonen, R. & Leino-Kilpi, H. 2012. Korkeatasoinen etiikka kotihoidossa -potilaan, ammattilaisen ja esimiehen yhteinen tavoite. Pro terveys. 5/2012, 30-32.
Storvik- Sydänmaa, S., Talvensaari, H., Kaisvuo, T., & Uotila, N. 2012. Lapsen ja nuoren hoitotyö. Helsinki: Sanoma Pro.
Suomen NOBAB ry. 2006. Lasten ja nuorten oikeudet sairaalassa. [viitattu 29.1.2018]. Saatavissa: https://nobab.fi/wp-content/uploads/2017/11/oikeudetsairaalassa.pdf
Tanttu, K. 2007. Palveluketjujen hallinta julkisessa terveydenhuollossa. Prosessilähtöisen toiminnan hallinta koordinoinnin näkökulmasta. Väitöskirja. Vaasan yliopisto, Sosiaali- ja terveyshallintotiede. Vaasa.
Terveydenhuoltolaki. 1326/2010. Finlex. [viitattu 7.1.2017]. Saatavissa: http://www.finlex.fi/fi/laki/ajantasa/2010/20101326#L3P25
Tuomi, S. 2008. Sairaanhoitajan ammatillinen osaaminen lasten hoitotyössä. Väitöskirja. Kuopion yliopisto, Hoitotieteen laitos. Kuopio.
Tuulaniemi, J. 2011. Palvelumuotoilu. Helsinki: Talentum.
Usvasalo, A. 2015. Toimintakertomus 2015. Lasten kotisairaanhoito. HUS: Lasten kotisairaanhoidon yksikkö. [viitattu 7.12.2016]. Saatavissa: http://www.hus.fi/sairaanhoito/sairaalat/jorvin-sairaala/lapset-ja-nuoret/lasten-kotisairaanhoito/Documents/Lasten%20kotisairaanhoidon%20toimintakertomus%202015.pdf
Åstedt-Kurki, P., Jussila, A-L., Koponen, L., Lehto, P., Maijala, H., Paavilainen, R. & Potinkara, H. 2008. Kohti perheen hyvää hoitamista. Helsinki: WSOY.
Kirjoittajat
Hanne Koivula, Ylempi AMK-opiskelija, Lahden ammattikorkeakoulu, Sosiaali- ja terveysalan kehittäminen ja johtaminen
Päivi Huotari, yliopettaja, Lahden ammattikorkeakoulu
Artikkelikuva: https://pxhere.com/en/photo/1325394 (CC0)
Julkaistu 31.12.2019
Viittausohje
Koivula, H. & Huotari, P. 2019. Lasten kotisairaala – uusi toimintamalli Päijät-Hämeen hyvinvointiyhtymän lasten erikoissairaanhoitoon. LAMK RDI Journal. [Viitattu ja pvm]. Saatavissa: http://www.lamkpub.fi/2019/12/31/lasten-kotisairaala-uusi-toimintamalli-paijat-hameen-hyvinvointiyhtyman-lasten-erikoissairaanhoitoon/



